Christof e Cols
Universidade de Pittsburgh
HPB 2021 , 23 , 927 – 36
Nos últimos 50 anos o transplante de fígado (TF) passou de tratamento experimental para tratamento de escolha em pacientes com doença hepatica terminal ou alguns tipos de tumores irressecáveis, com sobrevidas de 10 anos em torno de 70%.
Entretanto, critérios de aceitação de pacientes em fila de espera ainda são incertos e subjetivos.
Pacientes atualmente indicados para transplantes são mais velhos, com maiores indices de comorbidades e gravidade da doença hepatica.
Raramente os pacientes não resistem ao ato cirúrgico do transplante sendo os óbitos no pós-operatório relacionados às comorbidades que existiam ao entrar na lista de espera.
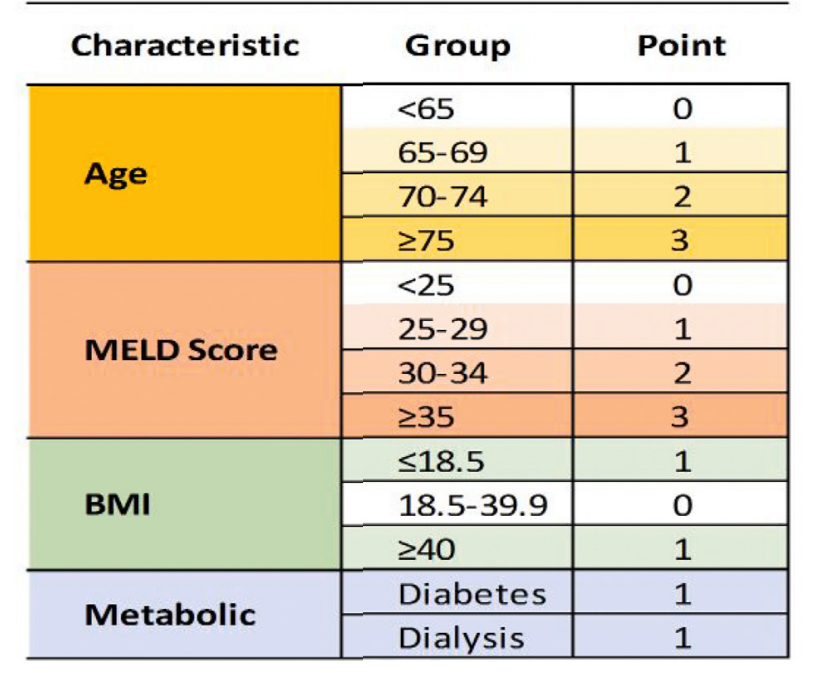
A análise de mais de 30 mil pacientes submetidos a TF nos EUA levou ao desenvolvimento de um modelo preditivo (escore de risco para TF – LTRS), aplicado durante a avaliação do paciente para entrar na lista de espera e estima o risco individual de mortalidade em 90 dias. O LTRS utiliza idade , IMC, MELD, necessidade de diálise e histórico de diabetes, pontuando os pacientes de 0 a 9.
Este estudo foi realizado em adultos submetidos a TF, com doador ABO compatível, com coração batendo, enxerto inteiro, não multivisceral.
Os dados utilizados foram idade, sexo, raça, MELD, histórico de diabetes, necessidade de diálise pré-TF, IMC, doença que indicou o TF, causa de morte do doador , tempo de isquemia fria, além de idade , sexo e raça do doador.
Os pacientes foram classificados por pontos, de zero a 9 : 0-1 : baixo risco , 2-3 : risco intermediário e > 4 : alto risco .
Foram estudados 48616 pacientes , 64,7% masculinos, 73,1% brancos , sendo as indicações mais frequentes de TF : cirrose alcoólica 24% , hepatite C 24%, Hepatocarcinoma 13% e esteatohepatite não alcoólica 9,7%.
A idade média foi de 53,8 anos e o MELD médio de 23,5, e IMC médio de 28,8.
23,3% eram diabéticos e 10,5% necessitavam de diálise antes do transplante.
O tempo médio de hospitalização foi de 10 dias e a mortalidade hospitalar foi de 5,3%.
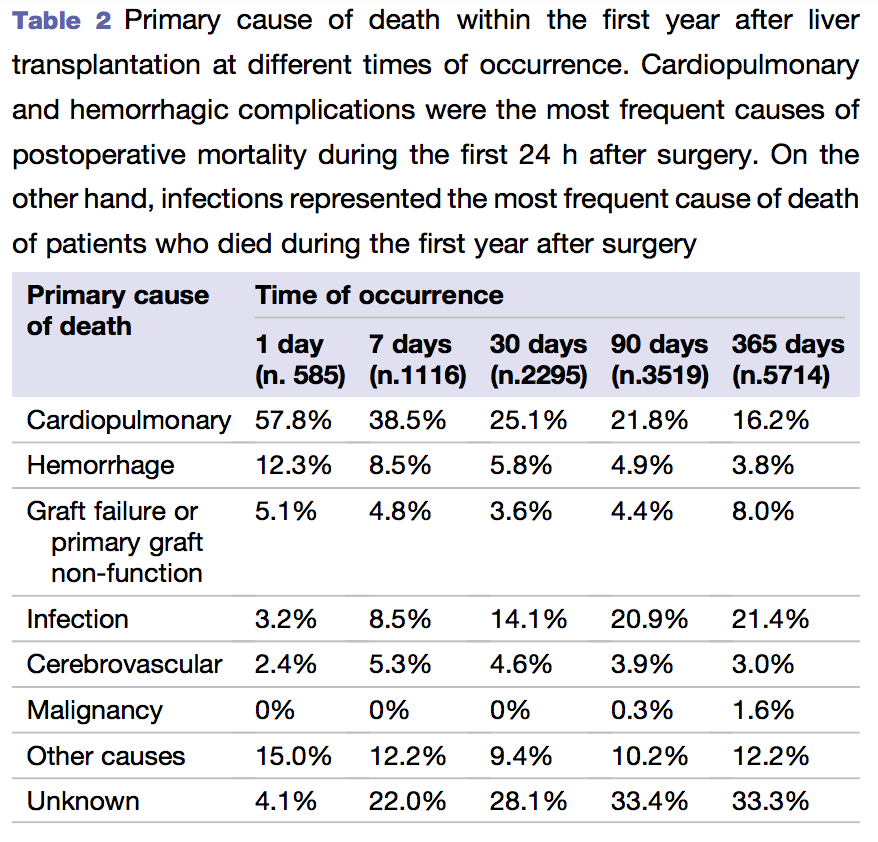
As causas mais frequentes de óbito foram :
Infecção : 18,2%
Complicações cardiorrespiratórias : 12,8%
Falência do enxerto : 9,4%
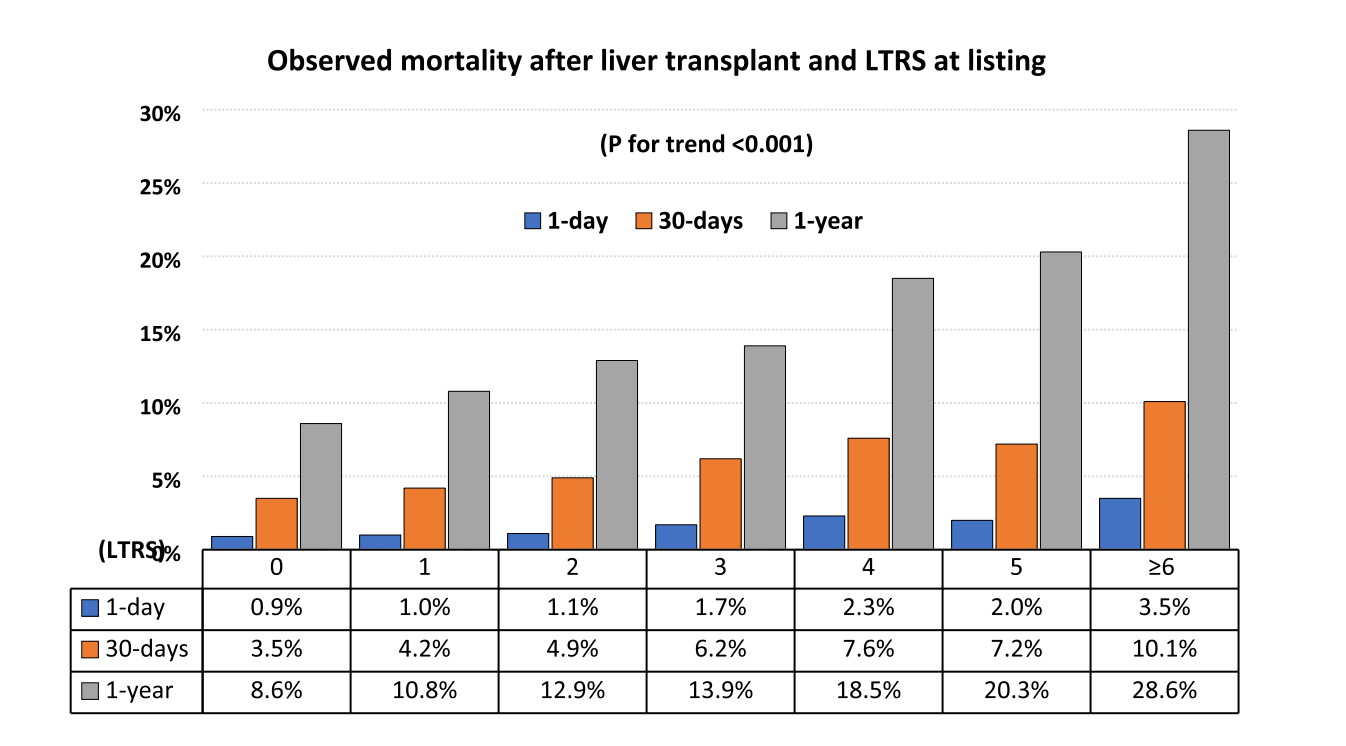
A mortalidade nos dias 1, 7, 30 , 90 e 365 após TF foram 1,2% , 2,3%, 4,7%, 7,2% w 11,8%.
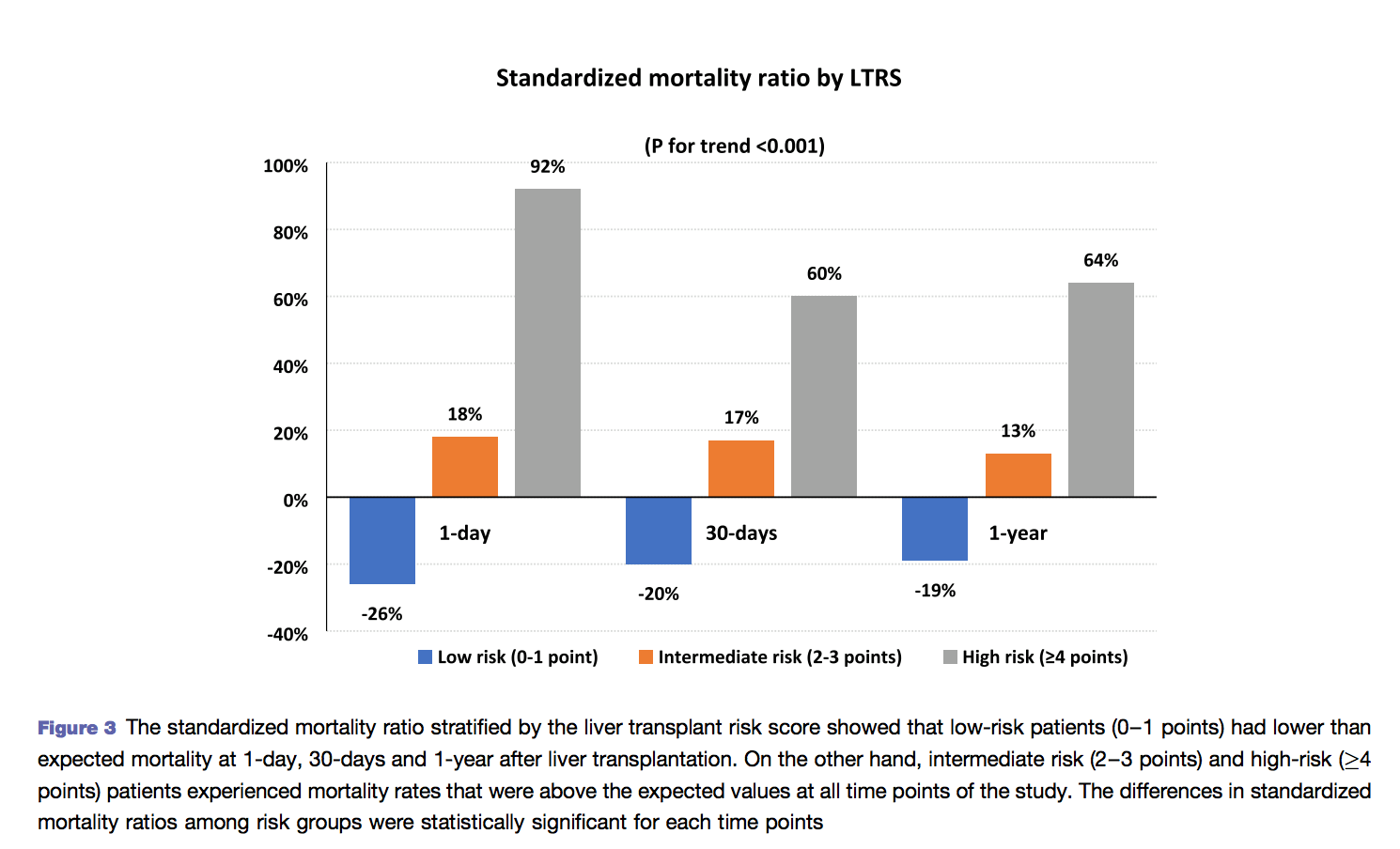
Houve correlação entre o LTRS e as mortalidades nos dias 1, 30 e 1 ano.
Baixo risco (0-1) : 0,9% , 3,8% e 9,6%
Intermediário (2-3) : 1,4% , 5,5% e 13,4%
Alto risco (> 4) : 2,3% , 7,6% e 19,3%
Durante o seguimento (média de 2,4 anos) , 21,4% dos pacientes faleceram e 2,3% foram submetidos a retransplante.
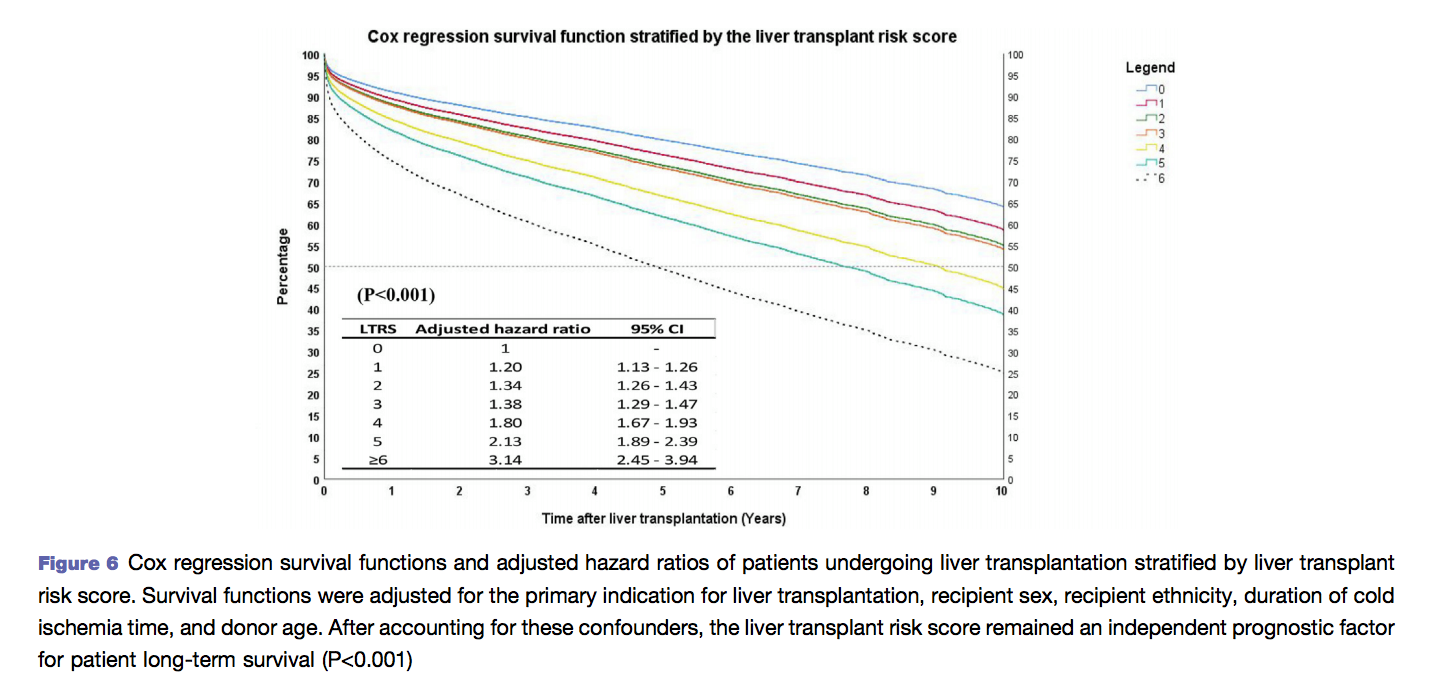
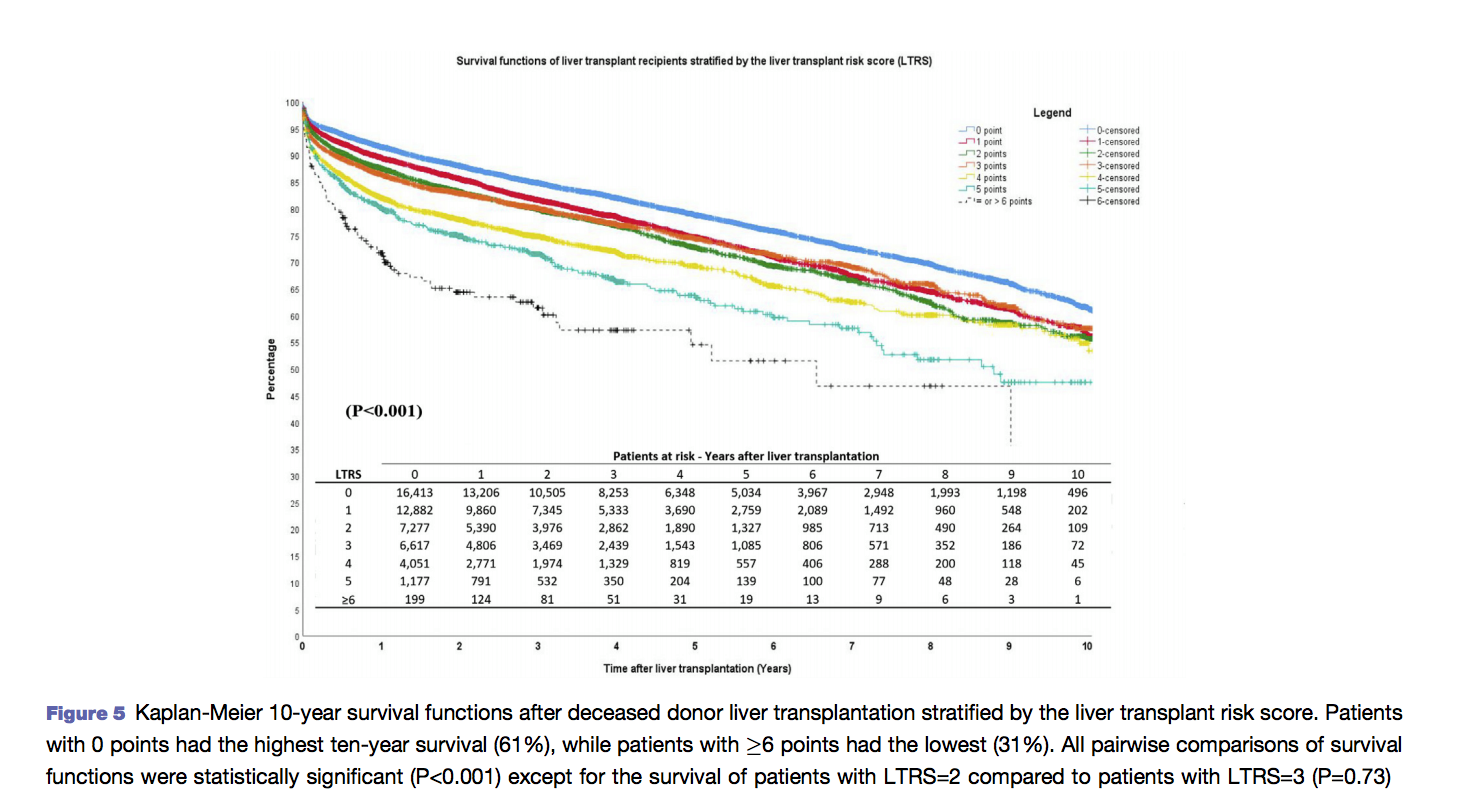
A sobrevida estimada em 10 anos foi de 58% e caiu conforme a pontuação do LTRS, sendo para os pacientes com 0, 1, 2, 3, 4, 5 > 6 pontos respectivamente de 61%, 56%, 57%, 47% e 31%.
Baixo risco teve sobrevida 10 anos 59%, Intermediário 56% e Alto risco 51%.
Os achados mais relevantes deste estudo foram a correlação da mortalidade perioperatória com a pontuação do LTRS, assim como sua correlação com a sobrevida tardia.
Esses modelos de previsão de resultados têm sido utilizado pelos programas de transplantes, cujos resultados são periodicamente avaliados.
Outros modelos publicados previamente não foram validados.
O modelo SOFT proposto em 2008 por Rana e cols, após análise de 21673 pacientes, incluía entre seus parâmetros dados pré, intra e pós-operatórios. Foi revalidado recentemente com 21949 pacientes com valor prognóstico de 0,70.
O modelo BAR , avaliado em 37255 pacientes, também apresentou 0,70 de valor preditivo.
O LTRS é um modelo mais simples, baseado em apenas 5 parâmetros clínicos préoperatórios, fácil de ser calculado a beira do leito.
Uma das limitações do uso prognóstico do LTRS, é que foi desenvolvido apenas nos pacientes em lista que foram transplantados, não em todos os inscritos.
Outra crítica é que o LTRS teve um valor preditivo de 0,58 a 0,61 quando utilizado para prever mortalidade em 1 dia, 30 dias e 1 ano após TF, sendo discutível então sua utilização para excluir pacientes da inclusão em lista. Assim, o julgamento clínico da equipe de transplantes continua sendo essencial nestas decisões.
O LTRS parece ser um modelo prognóstico que pode ser utilizado na previsão da mortalidade perioperatória e sobrevida tardia após TF e pode ser utilizado quando houver dúvidas, para maior esclarecimento dos pacientes e nos estudos relacionados a este assunto.